- ĐẠI CƯƠNG
Tinea nigra là một bệnh nấm ngoài da gây ra bởi loại nấm giống như nấm men tên khoa học là Hortaea werneckii. Tổn thương thường gặp là dát hoặc mảng tăng sắc tố ở lòng bàn tay, ít gặp hơn ở lòng bàn chân hoặc ở các vị trí khác như cổ, thân mình.
Tinea nigra được phân loại là một phaeohyphomycosis bề mặt, một nhóm bệnh do nấm dematiaceous (sắc tố) gây ra. Tác nhân gây bệnh chính là H. werneckii, nó có thể phát triển như một loại nấm men đen và biến thành nấm mốc. H. werneckii có thể tồn tại và phát triển ở nồng độ muối cao và phát triển trong môi trường nước. Nhiễm nấm nigra thường gặp ở vùng nhiệt đới và cận nhiệt, hầu hết bệnh nhân bị nhiễm bệnh trong môi trường nước (ví dụ, sông, hồ và vùng biển), vết thương bề mặt hoặc đi chân trần không mang đồ bảo hộ được cho làm tăng tỉ lệ nhiễm. Bệnh thường gặp ở Trung và Nam Mỹ (Mexico, Panama, Brazil, Colombia và Venezuela), Châu Á (Nhật Bản, Ấn Độ, Sri Lanka và Miến Điện), hiếm gặp ở châu Âu.
Các loại nấm khác có thể gây tinea nigra bao gồm: Cladosporium castellanii, Phoma hibernica và Cladophialophora saturnica.
Nhiễm nấm nigra hiếm gặp, chiếm < 1% nhiễm nấm da nông. Bệnh gặp ở mọi lứa tuổi nhưng thường gặp ở trẻ em và thanh niên, không khác biệt giữa 2 giới. Thời gian ủ bệnh 2- 4 tuần, chưa tìm thấy sự lây lan trực tiếp từ người sang người.
Tăng tiết mồ hôi là yếu tố thuận lợi của bệnh. Một nghiên cứu trên 22 bệnh nhân nấm Nigra cho thấy tỉ lệ tăng tiết mồ hôi tay là 9/22 (41%), nồng độ muối cao trong mồ hôi được cho là yếu tố thuận lợi cho nấm phát triển.
2. ĐẶC ĐIỂM LÂM SÀNG.
Thường gặp nhất là: Dát hoặc mảng tăng sắc tố, hình dạng không đều, ranh giới rõ ràng, màu sắc thay đổi từ nâu nhạt tới nâu sẫm. Ban đỏ hiếm gặp.
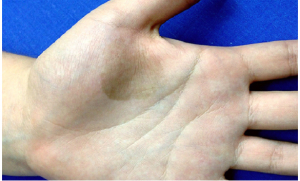
Hình 1: Tổn thương nấm nigra là đám tăng sắc tố màu nâu lòng bàn tay
Vị trí thường gặp: 80% ở lòng bàn tay, có thể gặp ở ngón tay và kẽ ngón, mặt mu bàn tay hiếm gặp. Vị trí phổ biến thứ hai là bàn chân, đặc biệt là gót chân. Các vị trí ít gặp hơn bao gồm cánh tay, chân, cổ và thân mình.
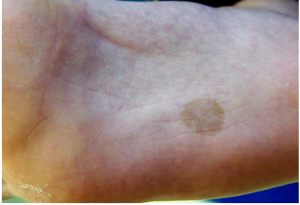
Hình 2: Tổn thương nấm nigra lòng bàn chân
Hầu hết bệnh nhân không có triệu chứng. Có thể ngứa ít ở những bệnh nhân có ban đỏ nhẹ do nhiễm trùng.
Bệnh không điều trị có xu hướng mãn tính, 1 số trường hợp bệnh tự khỏi sau 3 tháng.

Hình 3: Tổn thương nấm nigra vị trí kẽ ngón tay
3. CHẨN ĐOÁN XÁC ĐỊNH
Chẩn đoán tinea nigra được cân nhắc khi phát hiện tổn thương dát tăng sắc tố mới khởi phát trên lòng bàn tay, bàn chân ở những bệnh nhân có yếu tố dịch tễ liên quan tới vùng khí hậu nhiệt đới hoặc cận nhiệt.
Các xét nghiệm giúp củng cố chẩn đoán và loại trừ các tổn thương tăng sắc tố khác.
Dermoscopy: phân biệt tinea nigra với các tổn thương melanocytic, chẳng hạn như acral nevi và melanoma. Hình ảnh điển hình là các gai màu nâu không đi theo các đường vân, chỉ tay chỉ chân. Có thể xuất hiện các bào tử theo mô hình sườn núi song song.

Hình 4: Hình ảnh nấm nigra dưới dermoscopy. Hình ảnh gai màu nâu xếp song song theo mô hình sườn núi.
Soi tươi tìm nấm với dung dịch KOH 10%: Hình ảnh sợi nấm màu nâu nhạt chia vách ngăn, phân nhánh
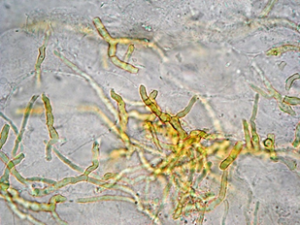
Hình 5: Hình ảnh sợi nấm màu nâu nhạt, chia vách ngăn, phân nhánh
Nuôi cấy trong môi trường thạch Sabouraud dextrose và môi trường thạch Sabouraud dextrose thêm kháng sinh và được ủ ở 25- 28 ° C. Trung bình, sự phát triển của nấm là rõ ràng trong 5-6 ngày

Hình 6: Hình ảnh nuôi cấy nấm nigra
Sinh thiết – Sinh thiết da thường không cần thiết cho chẩn đoán. Sinh thiết da thường được thực hiện loại trừ các chẩn đoán khác (ví dụ, khối u ác tính). Kết quả mô học đặc trưng của tinea nigra bao gồm: Dày sừng, tăng lớp tế bào gai. Thấy sợi nấm và bào tử nấm tăng sắc tố trong lớp sừng, ít tế bào viêm, thâm nhiễm tế bào đơn nhân quanh mạch máu trung bì có thể gặp.
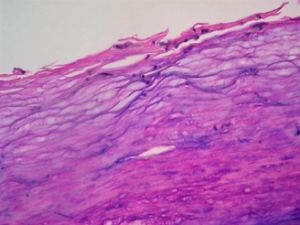
Hình 7: Sinh thiết da:Hình ảnh sợi nấm và bào tử nấm tăng sắc tố ở lớp sừng
4. CHẨN ĐOÁN PHÂN BIỆT: với các bệnh gây tăng sắc tố vùng cực khác
- Melanocytic nevi4.
- Lentigines
- Melanoma
- Viêm da tiếp xúc với kim loại
- Lichen phẳng lòng bàn tay
- Hội chứng tăng nhạy cảm ánh sáng
- Hồng ban cố định nhiễm sắc
5. ĐIỀU TRỊ.
Điều trị tại chỗ đáp ứng tốt đối với tinea nigra. Liều dùng thông dụng: 2 lần/ ngày x 2-3 tuần.
- Thuốc kháng nấm tại chỗ: Imidazole tại chỗ như bifonazole, clotrimazole, isoconazole, ketoconazole, miconazole, và sertaconazole, butenafine và ciclopirox.
- Thuốc bạt sừng : 3% axit salicylic, thuốc mỡ Whitfield (axit benzoic 6% và axit salicylic 3%)
Nên điều trị tăng tiết mồ hôi kèm theo cho bệnh nhân.
Nếu tinea nigra không đáp ứng với điều trị tại chỗ, cần xem lại chẩn đoán và sự tuân thủ điều trị của bệnh nhân. Tinea nigra thường không tái phát sau khi điều trị. Tuy nhiên, tiếp tục tiếp xúc với các điều kiện môi trường thuận lợi cho H. werneckii là một yếu tố nguy cơ tái nhiễm.
Nếu bệnh nhân tái phát nhiều đợt, không đáp ứng với điều trị thông thường, cân nhắc sử dụng chống nấm toàn thân: itraconazol 200 mg/ngày x 3 tuần.
TÀI LIỆU THAM KHẢO.
- Alexandro Bonifaz, MD, Andres Tirado-Sanchez, MD,Tinea nigra. Uptodate, 2019.
- Bonifaz A, Gómez-Daza F, Paredes V, Ponce RM. Tinea versicolor, tinea nigra, white piedra, and black piedra. Clin Dermatol 2010; 28:140.
- Bonifaz A, Badali H, de Hoog GS, et al. Tinea nigra by Hortaea werneckii, a report of 22 cases from Mexico. Stud Mycol 2008; 61:77.
- Chen J, Xing XK, Zhang LC, et al. Identification of Hortaea werneckii Isolated from mangrove plant Aegiceras comiculatum based on morphology and rDNA sequences. Mycopathologia 2012; 174:457.
- de Hoog GS, Gerrits van den Ende AH. Nutritional pattern and eco-physiology of Hortaea werneckii, agent of human tinea nigra. Antonie Van Leeuwenhoek 1992; 62:321.
- Petrovic U. Role of oxidative stress in the extremely salt-tolerant yeast Hortaea werneckii. FEMS Yeast Res 2006; 6:816.
Bài viết: BSNT Nguyễn Thị Thảo Nhi
Đăng bài: Phòng CTXH







